Pourquoi maigrir n’est pas qu’une question de poids, mais également d’inflammation et d’hormones
.jpg?access_token=a0b42cd5-22ab-46b1-a452-9fd08c3931ae)
La graisse nous évoque souvent ce que nous voyons dans le miroir : un petit ventre, des bourrelets, peut-être quelques kilos en trop. Mais ce que de nombreuses personnes ignorent, c’est que le tissu adipeux n’est pas qu’un lieu de stockage de l’énergie. Il s’agit d’un organe hormonal actif qui envoie des messages au reste de l’organisme – et c’est justement ce qui pose problème lorsqu’il y en a trop.
Lorsque les cellules adipeuses se mettent à crier : la réaction MCP-1
Les cellules adipeuses saines (adipocytes) jouent un rôle important. Elles stockent de l’énergie, produisent des hormones et contribuent à l’équilibre de l’organisme. Mais lorsque les cellules adipeuses deviennent trop pleines et trop grandes – par exemple en cas de surpoids – elles sont stressées. Dans cet état, elles commencent à émettre des signaux d’inflammation, dont la MCP-1 (protéine chimiotactique monocytaire-1). La MCP-1 fonctionne comme une espèce de sirène : elle attire des cellules immunitaires, comme les macrophages, dans le tissu adipeux. Une fois arrivés, ces macrophages se mettent à produire eux-mêmes des substances inflammatoires comme l’IL-6 (interleukine-6) et le TNF-α (facteur de nécrose tumorale alpha), ce qui donne lieu à un état d’inflammation chronique de bas grade.
Les saboteurs silencieux: IL-6 en TNF-α
Ces substances inflammatoires se propagent dans tout l’organisme. L’IL-6 décuple l’inflammation systématique et stimule le foie pour qu’il produise de la protéine C-réactive (CRP), un marqueur important de l’inflammation. Le TNF-α est particulièrement nocif parce qu’il perturbe la sensibilité à l’insuline. À cause de cela, l’insuline fait moins bien son travail, qui consiste notamment à transporter le glucose du sang dans les cellules. Et lorsque l’insuline devient moins efficace, d’autres organes – comme le foie – commencent à prendre le relais.
Ce qui cloche dans le muscles et la foie
Étant donné que l’insuline fonctionne moins bien, les muscles absorbent moins de glucose. Le taux de glycémie reste élevé, en dépit du fait que l’organisme produit de l’insuline. Le foie interprète cela comme une carence en énergie et passe en mode :
• Néoglucogenèse: la production de glucose à partir d'acides aminés.
• Glycogénolyse: la libération de glucose stocké (glycogène)
La conséquence ? Le glucose sanguin continue d’augmenter, et la résistance à l’insuline se poursuit ! On se retrouve dans un cercle vicieux.
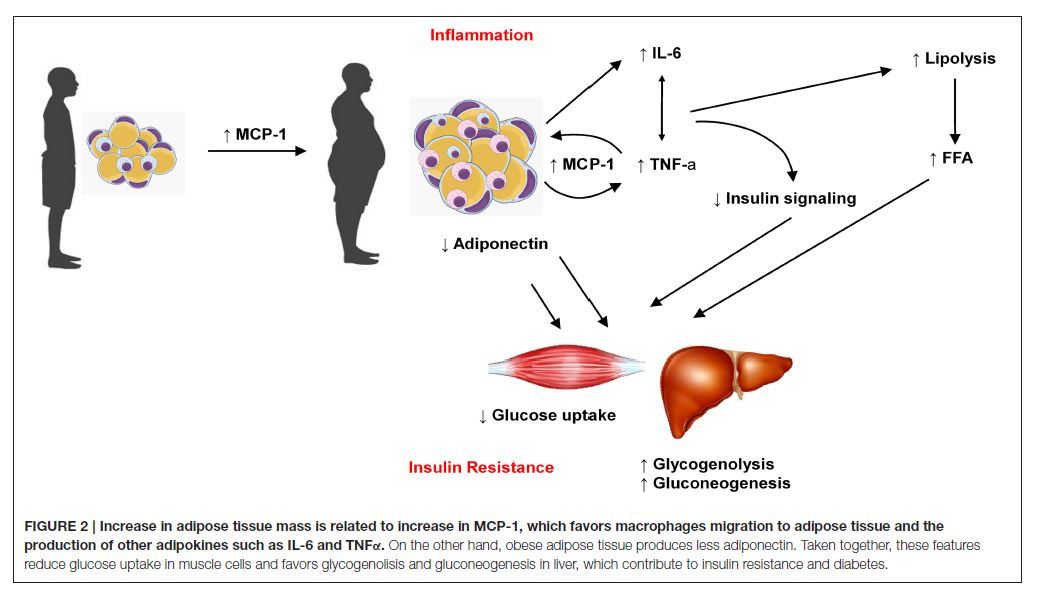
Acides gras libres: ils alimentent les problèmes
En attendant, l’inflammation stimule également la lipolyse : les graisses sont dégradées en acides gras libres (FFA) qui se retrouvent dans la circulation sanguine. Bien qu’elle évoque une combustion des graisses, elle n’est pas positive ici : ces FFA bloquent à nouveau l’action de l’insuline et provoquent une accumulation de lipides dans le foie et les muscles. L’organisme est encore plus déséquilibré.
La pert d'un ange gardien: l'adiponectine
L’adiponectine, une hormone à l’action protectrice, est produite dans les cellules adipeuses saines. L’adiponectine remplit les fonctions suivantes :
• elle augmente la sensibilité à l'insuline: L’adiponectine augmente la sensibilité à l’insuline des cellules, de sorte que le glucose est mieux assimilé et utilisé. Cela contribue à réguler le taux de glycémie et prévient la résistance à l’insuline, qui survient souvent en cas de surpoids.
• Elle inhibe les inflammations: Cette hormone a également une action anti-inflammatoire. L’inflammation chronique est souvent assimilée à l’obésité et peut rendre plus compliquée la perte de poids.
• Elle stimule la combustion des graisses: L’adiponectine stimule l’oxydation des acides gras dans les muscles et le foie Ainsi, les graisses sont dégradées plus efficacement et utilisées comme énergie, ce qui participe à la perte de poids.
Mais avec des cellules adipeuses remplies, la production d’adiponectine diminue fortement. L’organisme est ainsi plus sensible à l’inflammation et à la résistance à l’insuline. L’équilibre naturel disparaît et on maigrit moins facilement !
Du stockage des graisses à l'athérosclérose
La présence prolongée de substances inflammatoires comme l’IL-6 et le TNF-α finit par endommager également les vaisseaux sanguins. La paroi intérieure des vaisseaux sanguins est irritée, le cholestérol s’installe plus facilement, et une athérosclérose apparaît. Cela accroît le risque de maladies cardiovasculaires, comme l’infarctus ou l’apoplexie.
Pour résumer, on observe une réaction en chaîne:
1) Trop de graisses → plus de MCP-1
2) MCP-1 → les cellules immunitaires vont dans les graisses
3) Cellules immunitaires → plus d'IL-6 et de TNF-α
4) IL-6 & TNF-α → plus d’inflammation, moins de sensibilité à l’insuline
5) Moins d'adiponectine → encore moins de protection
• Conséquence: résistance à l’insuline, taux de glycémie élevé, risque accru d’athérosclérose
La bonne nouvelle : ce processus est réversible
Le fait que ce processus ne soit pas définitif suscite de l’espoir. Grâce aux interventions adéquates, il est possible de diminuer l’inflammation et la résistance à l’insuline.
• Une perte de poids de 5-10 % diminue les marqueurs de l’inflammation et améliore la sensibilité à l’insuline.
• L'exercice augmente l’adiponectine, diminue les FFA et améliore l’absorption de glucose dans les muscles.erhoogt adiponectine, verlaagt FFA's en verbetert glucoseopname in spieren.
• Une Alimentation anti-ainflammatoire (songez aux oméga 3, aux légumes, aux herbes aromatiques, aux fibres) contribue à diminuer l’IL-6 et le TNF-α.
• Le sommeil et la gestion du stress exercent une influence sur le système hormonal et peuvent atténuer la réaction inflammatoire.
• Moins de sucres et de glucides tranformés - un taux de glycémie stable diminue l’activation immunitaire et l’expression de MCP-1
• Arrêter de fumer - Fumer active des réactions inflammatoires, comme la production de MCP-1.
• Moins de repas ou jeûne intermittent - exerce une influence positive sur la résistance à l'insulin.
• Ondersteunde supplementen: Omega-3, Curcuma, Berberine, Resveratrol
Conclusion : la graisse est un organe qui demande à être entendu
Le tissu adipeux n’est pas un passager silencieux. Il s’agit d’un organe actif et « tapageur » qui – lorsqu’il est surchargé – déclenche une cascade d’inflammation, de perturbation hormonale et de résistance à l’insuline.
Grâce à la compréhension de ce qui se passe au niveau cellulaire, nous voyons que la santé ne tourne pas seulement autour du poids ou des calories. Elle repose sur l’équilibre métabolique, l’action anti-inflammatoire et l’écoute des signaux de votre corps. Car la graisse n’a peut-être pas de voix, mais elle a bel et bien une histoire.
Start hier met schrijven...